زخم بستر چیست؟
این زخم که به آنها زخم فشاری و زخم پوستی نیز گفته می شود – آسیب های پوست و بافت زیرین ناشی از فشار طولانی مدت روی پوست است. زخم بستر اغلب روی پوستی ایجاد می شود که نواحی استخوانی بدن مانند پاشنه پا، مچ پا، باسن و دنبالچه را می پوشاند.
افرادی که بیشتر در معرض خطر زخم بستر هستند شرایطی دارند که توانایی آنها را برای تغییر وضعیت محدود می کند یا باعث می شود بیشتر وقت خود را روی تخت یا صندلی بگذرانند.
زخم بستر ممکن است در طی چند ساعت یا چند روز ایجاد شود. بیشتر زخم ها با درمان بهبود می یابند، اما برخی هرگز به طور کامل بهبود نمی یابند. شما می توانید اقداماتی را برای کمک به پیشگیری از زخم بستر و کمک به بهبود آنها انجام دهید.
علائم
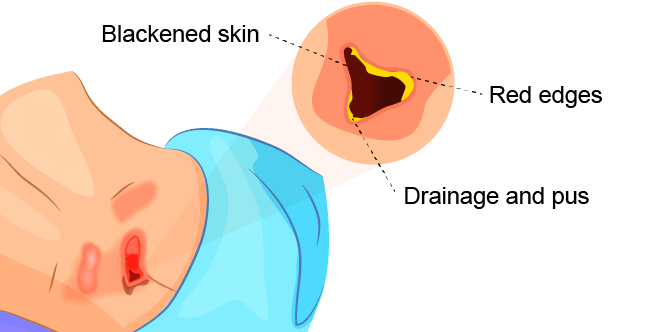
علائم هشدار دهنده زخم بستر یا زخم فشاری عبارتند از:
- تغییرات غیرمعمول در رنگ یا بافت پوست
- تورم
- تخلیه چرک مانند
- ناحیه ای از پوست که نسبت به نواحی دیگر در هنگام لمس سردتر یا گرمتر احساس می شود
- مناطق مناقصه
زخم بستر بر اساس عمق، شدت و سایر ویژگیها در یکی از چندین مرحله قرار میگیرد. درجه آسیب پوست و بافت از تغییر در رنگ پوست تا آسیب عمیق شامل عضلات و استخوان متغیر است.
محل های رایج زخم های فشاری
برای افرادی که از ویلچر استفاده می کنند، زخم بستر اغلب روی پوست در نقاط زیر ایجاد می شود:
- دنبالچه یا باسن
- تیغه های شانه و ستون فقرات
- پشت بازوها و پاها در جایی که روی صندلی قرار می گیرند
- برای افرادی که باید در رختخواب بمانند، زخم بستر ممکن است در موارد زیر رخ دهد:
- پشت یا کناره های سر
- تیغه های شانه
- باسن، کمر یا دنبالچه
- پاشنه پا، مچ پا و پوست پشت زانو
علل
زخم بستر در اثر فشار بر روی پوست ایجاد می شود که جریان خون به پوست را محدود می کند. حرکات محدود می تواند پوست را در برابر آسیب آسیب پذیر کند و منجر به ایجاد زخم بستر شود.
سه عامل اصلی در ایجاد زخم بستر عبارتند از:
- فشار:
فشار مداوم بر هر قسمت از بدن شما می تواند جریان خون به بافت ها را کاهش دهد. جریان خون برای رساندن اکسیژن و سایر مواد مغذی به بافت ها ضروری است. بدون این مواد مغذی ضروری، پوست و بافت های مجاور آسیب می بینند و ممکن است در نهایت بمیرند. برای افراد با تحرک محدود، این نوع فشار معمولاً در مناطقی اتفاق میافتد که به خوبی با ماهیچه یا چربی پر نشده و روی استخوان قرار دارند، مانند ستون فقرات، دنبالچه، تیغههای شانه، باسن، پاشنهها و آرنجها.
- اصطکاک:
اصطکاک زمانی رخ می دهد که پوست روی لباس یا ملافه ساییده شود. این می تواند پوست شکننده را در برابر آسیب آسیب پذیرتر کند، به خصوص اگر پوست مرطوب نیز باشد
- برش:
برش زمانی اتفاق می افتد که دو سطح در جهت مخالف حرکت کنند. به عنوان مثال، هنگامی که یک تخت در بالای سر قرار می گیرد، می توانید در رختخواب به پایین سر بزنید. همانطور که استخوان دنبالچه به سمت پایین حرکت می کند، پوست روی استخوان ممکن است در جای خود بماند – اساساً در جهت مخالف کشیده می شود.
عوامل خطر
اگر در حرکت کردن مشکل دارید و نمی توانید به راحتی موقعیت خود را در حالت نشسته یا در رختخواب تغییر دهید، خطر ابتلا به زخم بستر بیشتر است. عوامل خطر عبارتند از:
- بی تحرکی:
این ممکن است به دلیل سلامت جسمی ضعیف، آسیب نخاعی و دلایل دیگر باشد.
- بی اختیاری:
با قرار گرفتن طولانی مدت در معرض ادرار و مدفوع، پوست آسیب پذیرتر می شود.
- فقدان ادراک حسی:
آسیب های نخاعی، اختلالات عصبی و سایر شرایط می تواند منجر به از دست دادن حس شود. ناتوانی در احساس درد یا ناراحتی می تواند منجر به عدم آگاهی از علائم هشدار دهنده و نیاز به تغییر موقعیت شود.
- تغذیه و هیدراتاسیون ضعیف:
افراد برای حفظ سلامت پوست و جلوگیری از تجزیه بافت ها به مایعات، کالری، پروتئین، ویتامین ها و مواد معدنی کافی در رژیم غذایی روزانه خود نیاز دارند.
شرایط پزشکی موثر بر جریان خون مشکلات سلامتی که می تواند بر جریان خون تأثیر بگذارد، مانند دیابت و بیماری های عروقی، می تواند خطر آسیب بافتی مانند زخم بستر را افزایش دهد.
چه زمانی باید به پزشک مراجعه کرد
اگر علائم هشداردهنده زخم بستر را مشاهده کردید، موقعیت خود را تغییر دهید تا فشار وارده بر آن ناحیه کاهش یابد. اگر در عرض 24 تا 48 ساعت بهبودی مشاهده نکردید، با پزشک خود تماس بگیرید.
در صورت بروز علائم عفونت، مانند تب، ترشح از زخم، زخمی که بوی بد می دهد، تغییر رنگ پوست، گرما یا تورم در اطراف زخم، فوراً به دنبال مراقبت های پزشکی باشید.
عوارض زخم بستر
عوارض زخم فشاری که برخی از آنها تهدید کننده زندگی هستند عبارتند از:
- سلولیت:
سلولیت عفونت پوست و بافت های نرم متصل به آن است. می تواند باعث گرما، التهاب و تورم ناحیه آسیب دیده شود. افراد مبتلا به آسیب عصبی اغلب در ناحیه تحت تاثیر سلولیت احساس درد نمی کنند.
- عفونت استخوان و مفاصل:
عفونت ناشی از زخم فشاری می تواند به مفاصل و استخوان ها نفوذ کند. این عفونت (آرتریت سپتیک) می تواند به غضروف و بافت آسیب برساند. عفونت های استخوانی (استئومیلیت) می توانند عملکرد مفاصل و اندام ها را کاهش دهند.
- سرطان:
زخمهای طولانیمدت و غیرقابل التیام (زخم مارجولین) میتوانند به نوعی سرطان سلول سنگفرشی تبدیل شوند.
سپسیس به ندرت، زخم پوست منجر به سپسیس می شود.
منبع: Mayo Clinic

پاسخ دهید